Уросепсис: как проявляется, методы профилактики и лечения

В статье расскажем о таком серьезном состоянии как уросепсис. Материал будет особенно полезен мужчинам, страдающим хроническими заболеваниями органов мочеполовой системы. Информация поможет вовремя распознать развивающееся опасное осложнение и принять меры.
Содержание
Что такое уросепсис
Уросепсис – это генерализованный (общий, тотальный, системный) воспалительный процесс, возникший в организме в ответ на инфекцию, попавшую в кровь из урогенитального тракта. Это очень серьезное, угрожающее жизни состояние. В тяжелом случае поражаются все органы и системы, в том числе кровеносная, лимфатическая, нервная. На долю уросепсисов приходится треть всех заражений крови. Исход зависит от скорости развития процесса.
В зоне риска возникновения уросепсиса пожилые мужчины, больные СПИДом, сахарным диабетом, принимающие кортикостероиды.
Причины
Уросепсис может быть спровоцирован любым урологическим инфекционным заболеванием. Наиболее частые причины:
- Закупорка мочеточника камнем при гнойном пиелонефрите;
- Острый простатит с абсцессом;
- Стриктура (сужение уретры), осложненная абсцессом;
- Задержка мочи с развившейся инфекцией (причиной может быть аденома простаты, опухоль мочевого пузыря).
Инфицированию и развитию уросепсиса способствуют уретральные стенты (устройства для расширения уретры) и катетеры, особенно дренажные системы открытого типа.

Возбудителями уросепсиса в подавляющем большинстве случаев выступают энтеробактерии. Прежде всего, это эшехерия коли (70-95% случаев), далее следуют клебсиелла, протей, энтеробактер. Возбудителем уросепсиса также может быть стафилококк, грибковая флора (кандида). Кандидозное воспаление чаще всего возникает у пациентов с уретральными стентами, тяжелой почечной дисфункцией.
Виды и стадии
Виды уросепсиса по степени поражения организма:
- Синдром системной воспалительной реакции. Это преддверие сепсиса, проявляющееся учащенным поверхностным дыханием (более 20 вдохов в минуту, частота сердечных сокращений превышает 90 ударов в минуту), повышение или снижение температуры тела (более 38 или менее 36˚), провоцирующее нарушение обменных процессов.
- Септический шок. Имеется воспалительный очаг и признаки системного ответа организма: нарушается питание тканей, критически снижается давление (меньше 90 мм рт. ст.), уменьшается объем выделяемой мочи.
- Сепсис с полиорганной дисфункцией – когда отказывают более 2 органов.

Стадии уросепсиса (поэтапное развитие):
- Токсемия. Бактерии выходят из первичного очага и попадают в кровь.
- Септицемия. Возбудители в большом количестве распространяются по всему организму, образуя в сосудах септические очаги (микротромбы). Развивается бактериемия.
- Септикопиемия. Формируются вторичные гнойные очаги в различных системах, например, в костной и органах.
Уросепсис может быть неосложненным, например, абсцесс простаты и тяжелым, когда вследствие реакции организма на массовое распространение инфекции начинают отказывать органы. Самое опасное состояние – это септический шок, при котором все органы испытывают кислородное голодание.

В зависимости от источника инфекции уросепсис может быть эндогенным и экзогенным. В первом случае возбудитель проникает из воспаленного органа (почки, мочевые пути или связанных с ними тканей). Во втором – извне: с катетером, во время хирургических и диагностических манипуляций (бужирование уретры, цистоскопия).
Симптомы
По симптоматике выделяют следующие формы уросепсиса:
- Острая. Фиксируется в 50% случаев. Температура резко поднимается до 40-41˚, бьет озноб, открывается рвота, человек бредит, его сознание спутано. Это реакция организма на массированную атаку микробов и токсинов. Состояние длится от получаса до 3 часов, затем ослабевает, начинается обильное выделение пота.
- Затяжная (острая с несколькими приступами). Симптомы более легкие. Приступы похожи на острый простатит или пиелонефрит: озноб, температура повышается до 38-39˚, держится несколько часов, потом спадает, сменяясь обильным потоотделением. Через некоторое время (от 2-3 раз в день до раза неделю) приступ повторяется. Может длиться от 5 до 28 суток. В зависимости от источника добавляются симптомы острого простатита, пиелонефрита, эпидидимита. После приступов болезнь может перейти в субфебрильную изматывающую стадию с признаками интоксикации (температура 37, слабость, головная боль, тошнота).
- Подострая форма. Характерно вялотекущее начало, острых признаков нет, затяжной характер болезни (3-4 месяца).
- Хроническая. Острых приступов нет, температура субфебрильная, лейкоциты умеренно повышены. В большинстве случаев постепенно развивается почечная недостаточность. Состояние может длиться несколько лет.
- Бактериемический шок. Встречается в 10% случаев. Развивается очень быстро. Состояние крайне тяжелое, поскольку нарушена дыхательная функция. Вывести пациента из шока удается не всегда.
По симптомам определить стадию невозможно. Для этого необходимы лабораторные и инструментальные исследования.

Диагностика
Первичной диагностикой уросепсиса занимается уролог. В первую очередь выполняют клинический анализ крови. При уросепсисе повышены лейкоциты (много незрелых форм), С-реактивный белок, лактат, увеличен билирубин. Уровень прокальцитомина (это главный маркер уросепсиса) составляет выше 0,5 нг/мл. При тяжелой форме растет уровень креатинина.
Диагностические признаки поражения органов:
- Сердечно-сосудистая система – снижение давления;
- Мочевыделительная – уменьшение объема выделяемой мочи;
- Легкие – значение респираторного индекса (РаО2 < 71 мм. рт. ст.);
- Печень – повышение билирубина, трансаминаз;
- Свертывающая система крови – уменьшение тромбоцитов;
- Желудочно-кишечный тракт – диарея, рвота, парез кишечника.
Для выявления возбудителя делают бакпосев мочи, отделяемого раны, крови.
Для определения первичного очага прощупывают органы мочеполовой системы, выполняют УЗИ, МРТ, рентген. Место закупорки мочевыводящих протоков выявляют при помощи ренгеноурографии.
Лечение
Лечением уросепсиса занимаются уролог, инфекционист, реаниматолог.
Приоритетным методом терапии уросепсиса является антибиотикотерапия. Основная задача – ликвидация очага инфекции и ее деактивация по всему организму. При уросепсисе применяют два типа антибиотикотерапии:
- Эмпирическая – до получения результатов микробиологического анализа. Препаратами выбора являются цефалоспорины 4 поколения в комбинации с аминогликозидами и карбапенемами. При подозрении на грамположительную инфекцию вводят ванкомицин. Лечение назначают не позднее, чем через час после постановки диагноза.
- Целенаправленная. После получения результатов бакпосева назначают препараты узконаправленного действия.
Длительность курса антибиотиков определяется индивидуально в зависимости от состояния пациента и динамики результатов лечения.
Если уросепсис развился на фоне закупорки мочевыводящих путей, то для восстановления тока мочи применяют цистоскопию, катетеризацию или чрескожную нефростомию. Нефростомия – это искусственное дренирование почки через трубку, выведенную в районе поясницы. Используют при уросепсисе, спровоцированном гнойным пиелонефритом.

Для улучшения легочной функции и кислородного обеспечения органов назначают капельницы (инфузионную терапию), при сердечной недостаточности добутрекс или допамин. Если эффект отсутствует, то вводят адреналин. Снижение объема циркулирующей крови восполняют плазмозаменителями, что позволяет поднять артериальное давление до нормального уровня.
При уросепсисе крайне важна респираторная (дыхательная) поддержка, поскольку в условиях кислородного голодания септические процессы происходят в разы быстрее. Пациента подключают к аппарату, обеспечивающему искусственную вентиляцию легких, путем наложения маски, через загубник или непосредственно через трубку, выведенную из трахеи. Именно легкие являются первоначальной мишенью при развитии уросепсиса. При их поражении возникает острый респираторный дистресс-синдром.
При уросепсисе также важно и восполнение энергетических затрат. Для этого используют специальное питание (смеси «Нутрилан», «Изокал»), которое пациент употребляет сам либо его вводят через зонд.
Отсутствие или несвоевременное оказание респираторной и питательной поддержки при уросепсисе часто приводит к смерти пациента даже несмотря на антибактериальную терапию.
Тяжелый уросепсис приводит к развитию вторичного иммунодефицита. Задачей врачей в данном случае является усиление иммунной защиты организма пациента. Для этого назначают интраглобин, пентаглобин.
После того как очаг инфекции устранен, налажено кислородное снабжение органов и поступление калорий, восстановлена работа иммунной системы можно использовать методы детоксикации крови: плазмафарез, гемофильтрация.

Прогноз
Прогноз при уросепсисе зависит от причин и скорости течения процесса. При молниеносном типе развития септический шок возникает буквально сразу, пациент умирает за 1-2 дня. При острой, подострой и хронической формах есть время для взятия анализов и принятия решения относительно терапии.
Если дошло до выраженного снижения температуры тела, желудочного кровотечения, нарушения свертываемости крови и сердечно-легочной недостаточности, то прогноз крайне неблагоприятный. Летальность по разным источникам составляет от 20 до 42%.
Особенности лечения уросепсиса у пожилых людей
У пожилых мужчин уросепсис чаще всего возникает на фоне гиперплазии предстательной железы, сопровождающейся накоплением большого объема остаточной мочи. Сложность лечения данной категории лиц заключается в быстром прогрессировании септического процесса, поражении органов на фоне ослабленного иммунитета. Выбор препаратов и сроки их применения очень ограничены из-за побочных эффектов.
Осложнения
Основные осложнения уросепсиса:
- Тяжелая печеночная и почечная недостаточность;
- Скопление гноя в области почек и предстательной железы;
- Нарушение свертываемости крови (тромбы, сгустки, гнойные очаги в сосудах);
- Язвенный гингивит и стоматит;
- Абсцедирующая пневмония;
- Кровотечения желудочно-кишечного тракта;
- Рубцевание мочевыводящих путей.
При бактеристатическом шоке смертность составляет 20-30%.
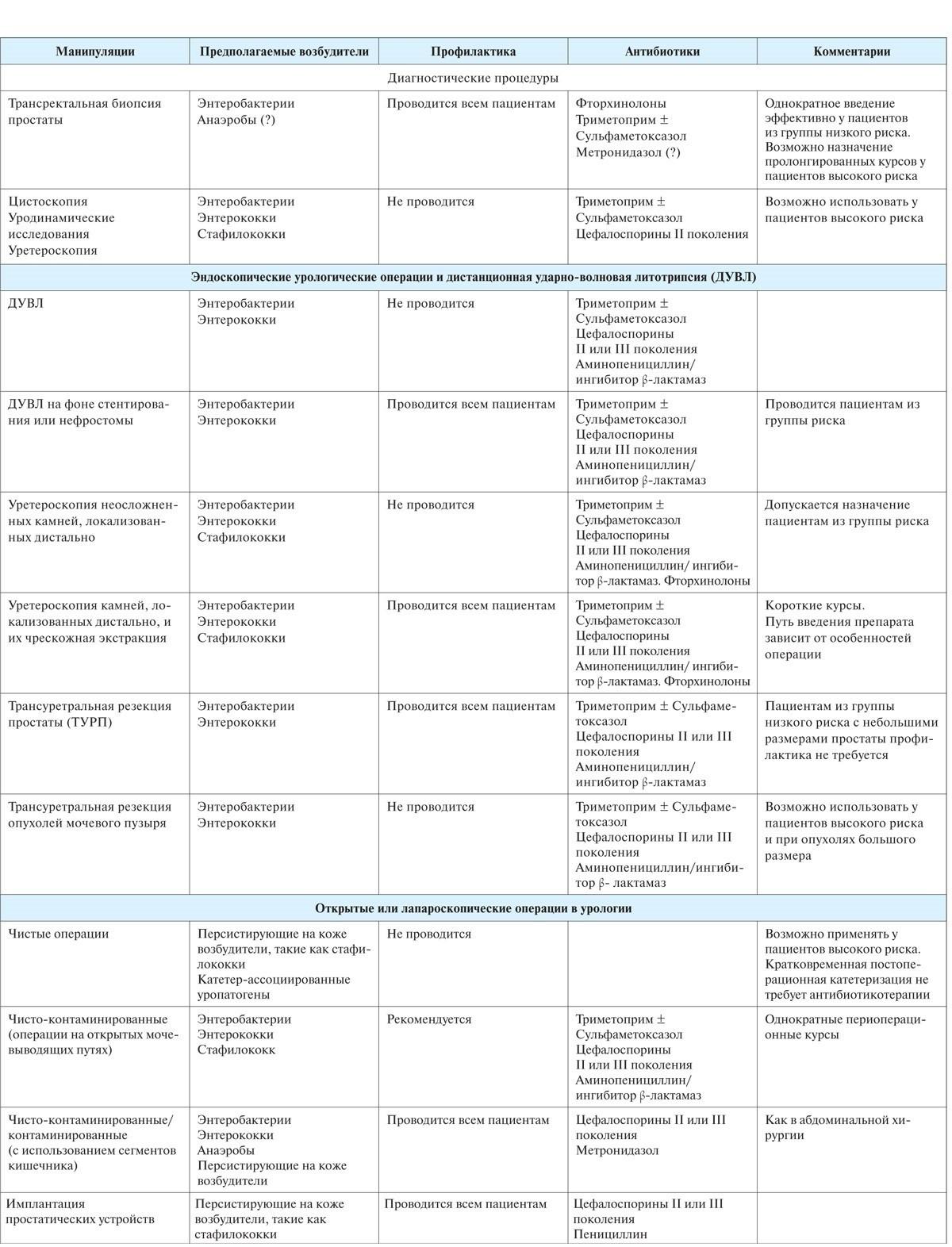
Меры профилактики
Профилактика уросепсиса, возникающего от внебольничной инфекции, включает своевременное диагностирование и лечение инфекционных очагов урогенитального тракта. Для этого желательно раз в полгода посещать уролога и сдавать анализы.
Меры профилактики уросепсиса, вызванного госпитальной инфекцией:
- Раннее удаление катетера из мочевого пузыря.
- Сокращение срока пребывания пациента в больнице.
- Уменьшение случаев необоснованной катетеризации.
- Использование дренажных систем закрытого типа.
- Рациональное назначение антибиотиков во избежание развития устойчивости патогенов.
- Изоляция пациентов, зараженных устойчивыми штаммами патогенов.
- Соблюдение правил асептики.
В любой больнице очень высокий инфекционный фон. Вероятность заражения госпитальной инфекцией возрастает у людей с тяжелыми заболеваниями, у пожилых, у лиц со сниженным иммунитетом (в том числе у принимающих иммуноподавляющие препараты).
Заключение
Что запомнить:
- Если имеется хроническое урологическое заболевание, то нужно контролировать его течение при помощи лабораторных методов диагностики.
- При резком повышении температуры, ознобе, сбое дыхания (особенно после инструментального осмотра у уролога или хирургического вмешательства) необходимо немедленно вызвать скорую.
Источники:
- https://cyberleninka.ru/article/n/urosepsis-aktualnaya-problema-sovremennoy-urologii/viewer
- https://mir.ismu.baikal.ru/src/downloads/527327f4_urosepsis.pdf
- https://www.sinaiclinic.ru/diseases/urosepsis/
- https://health-kz.com/2015/04/01/obzor-rekomendatsiy-evropeyskogo-obshhestva-urologov-eau-2014-g-po-diagnostike-i-lecheniyu-sindroma-sepsisa-v-urologii/#
- https://medbe.ru/materials/pielonefrit/urosepsis-i-bakteriotoksicheskiy-shok-pri-pielonefrite/


 (2 оценок, среднее: 4,50 из 5)
(2 оценок, среднее: 4,50 из 5)

